来源:中肛网阅读:0次
勿以息小而不为,勿以结小而为之,要做到绝不冤枉一个良性结节,也绝不放过任何一个恶性病变。

我们在体检的时候或多或少的会检查出一些小毛病,像什么囊肿啦、结节啦、息肉啦等等,很多人难免会很担心,甚至吓出一身冷汗。然后会问:需不需要治疗,不治疗的话会不会变成癌症?为此,今天小编带大家一起来扫雷。
●囊肿
囊肿是指长在人体某一脏器上的囊状良性包块,内容物为液体,就像一个小水囊。囊肿多为良性的先天性疾病,常常出现在肝脏和肾脏上。囊肿在囊壁上皮细胞的持续分泌下可以不断长大,但通常情况下囊肿生长缓慢,其临床表现也随囊肿位置、大小、数目以及有无压迫邻近器官等变化,有些可能长期或终生无症状。
体检时常见的囊肿主要有以下几种。
1、肝囊肿
一般认为肝囊肿是肝内迷走胆管与淋巴管在胚胎期发育障碍导致先天性发育异常的结果。当肝囊肿小于5厘米时,一般都没有症状,也不需要特殊治疗,只要定期(每隔6个月或12个月)到医院做B超复查即可;当肝囊肿超过5厘米以上时,有可能压迫周围器官,出现肝部不适、餐后饱胀、食欲减退、恶心和呕吐等症状,需及时就诊治疗。
2、肾囊肿
肾囊肿可能先天就有也可能是后天发展形成。肾脏有时“不小心”产生的液体(也就是尿液)可能在局部肾小管潴留、扩大,时间久了就形成了肾囊肿。患者在发现自己得了肾囊肿后,不用太慌张。如果囊肿小于5厘米,每年定期随访观察就行;如果囊肿大于5厘米以上,或是囊肿压迫周围组织,出现腰部疼痛、酸胀、下肢酸沉无力等症状,或患有遗传性多囊肾,则需引起重视,及时就诊。
3、卵巢囊肿
卵巢囊肿比较多见,20岁~50岁女性都可能发生。大多为良性,没有任何症状。但也有一定的恶性比例,如果发生恶性病变,可能成为卵巢癌,如果女性出现持续的痛经、腹痛,或如果突发腹痛,特别是合并恶心、呕吐或者发热,一定要去医院治疗。
●结节
结节是指在超声、CT或者磁共振等检查时看到的异常的信号影,而不是病灶的性质。本质上说结节是一种体积比较小的肿物,稍微大一些的叫包块,可发于身体任何部位,需要通过进一步检查或者定期复查确定其良、恶性。
体检时常见的结节主要有以下几种。
⑴甲状腺结节
现在不少人在体检中查出有甲状腺结节,因为害怕恶变,往往引起恐慌。我们先来看一组数据:甲状腺结节的检出率为20%~76%,甲状腺癌在甲状腺结节中的发现率仅5%~10%。因此,甲状腺结节患者不要太紧张,要定期检查,一般6月~12月复查一次。如果患者忽然出现憋气、吞咽困难、声音嘶哑等不适症状,提示结节在短时间内发生改变,应尽快检查治疗。

甲状腺结节癌变的高危因素:
1、有甲状腺癌家族史者;
2、年轻的甲状腺结节患者,其恶性率较年老者高;
3、超声为单发、实性、低回声结节,边界不清、结节内血流丰富、微钙化可能是恶性结节的表现;
4、促甲状腺激素(TSH)水平升高,发生分化型甲状腺癌的风险增加;
5、良性结节一般可随吞咽上下活动,如果发现结节活动性很差,可能提示恶变。
⑵乳腺结节
乳腺结节是对乳腺占位的一种描述,常见于乳腺增生(可形成乳腺囊肿)及乳腺肿瘤性疾病。由于乳腺小叶增生、乳腺纤维腺瘤、乳腺囊肿、乳腺炎及乳腺癌等都可以表现为乳腺结节。因此建议患者可先通过乳腺超声、钼靶和乳腺MRI(磁共振成像)等检查手段鉴别乳腺肿块的良恶性。目前广泛应用于乳腺病灶影像学评估的,是由美国放射学会制定发布的乳腺影像报告和数据系统,简称BI-RADS。患者可根据BI-RADS后不同的数字,简单评价乳腺疾病恶性概率的大小。
乳腺结节恶性病变的高危因素:
1、有母系乳腺癌家族史者;
2、年长者乳腺结节恶性病变的几率较年轻者高;
3、单发结节较多发结节患乳癌的几率更高;
4、结节生长速度较快者;
5、肿块结节不规则,边界不清,不光滑,质地坚硬,活动度小,无压痛,腋下淋巴结肿大明显等可能是恶性结节的表现。
⑶肺结节
近年来,随着CT项目的普及,肺结节的检出率明显升高,甚至达到2/3以上。但发现肺上有结节不用过分担心,因为并不是所有的结节都是恶性的,据资料显示,肺部结节大部分由良性疾病引起,小于6毫米的肺结节,是肺癌的概率不到1%,直径在6~8毫米之间的肺结节,肺癌概率在0.5%~2%,直径大于8毫米的肺结节,肺癌概率大于3%。
随着结节的增大恶变率就会显著增加,我们需要综合考虑,根据结节的大小、形状、密度、边界、生长速度以及位置来判断其性质,同时还要结合病人本身是否具有肺癌的高危因素如吸烟等指标来综合判断这些结节是需要临床切除还是要定期观察。必要时还需应用纤维支气管镜、CT定位下穿刺、胸腔镜等方法帮助患者进一步明确诊断。
●息肉
息肉是指人体组织表面长出的赘生物,现代医学通常把生长在人体黏膜表面上的赘生物统称为息肉,包括增生性、炎症性、错构瘤、腺瘤及其他肿瘤等。显微镜下的诊断又可分为肿瘤性息肉和非肿瘤性息肉,部分非肿瘤性息肉可向肿瘤性发展。因此,体检者在发现体检报告上有息肉后,需完成相应检查,以明确息肉的病理类型。

1、肠息肉
肠息肉以结肠和直肠息肉为最多,小肠息肉较少,主要分为是炎症性和腺瘤性两种。非腺瘤性息肉如炎症性息肉、增生性息肉等,与肠癌的发病关系不大。而腺瘤性息肉是公认的癌前病变,有研究表明,95%以上的结肠癌来自结肠腺瘤,相当于一颗“定时炸弹”,如果能在早期发现,手术切除后,治愈率可达90%以上。
腺瘤性息肉是否癌变还与患者年龄,息肉数量、大小有关。体检若发现肠息肉,可通过内镜切除,再送病理检查,明确治疗。对于有家族史的人群,应该按照医生的建议定期进行肠镜检查。另外,提醒大家肛检是很有必要的,这对直肠中下段肿瘤的早期检出率非常有帮助。
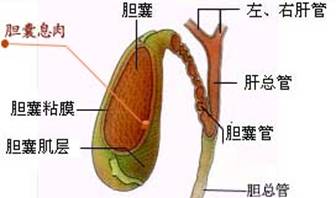
2、胆囊息肉
胆囊息肉是指由胆囊壁向胆囊腔内凸起的占位病变,看胆囊息肉癌变风险高不高,主要看他的类型,一般来说胆固醇息肉基本没啥事。65%以上的胆囊息肉属于“胆固醇性息肉”,是暴饮暴食导致胆汁里胆固醇增多,最后多到无法溶解而形成的结晶,和胆结石是亲兄弟,一发现就是好几个,目前还没有发现它癌变的报道。如果改善饮食习惯,它还有可能缩小!所以如果影响报告写着“多发性胆囊息肉”,一般可以松口气了!3~6个月做一次B超严密观察就可以了。
要当心的是“真性息肉”。“真性息肉”主要有胆囊腺瘤、腺肌瘤、炎性息肉、腺瘤样增生这几种,其中炎性息肉最老实,是结石长期刺激合并慢性胆囊炎形成的,可能会很痛,但几乎不癌变;腺肌增生症、腺瘤样增生有 3%~6% 的几率癌变;胆囊腺瘤的癌变率最高,虽然它是一种良性肿瘤,但癌变率在 30%左右!
“真性息肉”一般都是单个长的,有些还会有血管专门为其提供养料,使其迅速增长。所以当发现单发、直径 >1 厘米、胆囊壁增厚 >4 毫米、息肉增大较快(6 个月增大>3 毫米)、B 超发现息肉中有血管,以及伴有胆结石、反复出现腹痛等情况,一定要考虑手术了!
目前,公认的胆囊恶性肿瘤的危险因素有:年龄大于50岁;原发性硬化性胆管炎病史;无蒂息肉(包括局限性胆囊壁增厚,厚度大于4 毫米),建议这类患者一定要定期复诊。
3、宫颈息肉
多数宫颈息肉是在妇科检查时才发现,是慢性宫颈炎表现的一种,在已婚妇女中比较多见。1厘米以下小的宫颈息肉通常没有任何自觉的症状,息肉较大时,就有可能引起血性白带或接触性出血的症状。虽然绝大多数的息肉是良性病变,但也有可能癌变的,临床上宫颈息肉的癌变率在0.2%~0.4%。
建议年龄超过45岁,尤其是更年期前后患有宫颈息肉的朋友,应及时门诊予以处理,将息肉送作病理检查,如有恶变征象,应尽早采取治疗措施。
最后,总结一句话,勿以息小而不为,勿以结小而为之,要做到绝不冤枉一个良性结节,也绝不放过任何一个恶性病变。

声明:本站所有疾病知识及疾病咨询仅供患者参考,一切诊断与治疗请遵从医生指导。
主办:中医药高等教育学会肛肠分会、中国肛肠病学研究生联合会(APUC)
版权所有:中肛网
蜀ICP备19029548号 川卫网审[2010005]号